Содержание:
- Причины мигрени
- Как проявляется мигрень?
- Виды мигрени
- Фазы мигрени
- К какому врачу обращаться при мигрени?
- Как диагностируют мигрень?
- Методы лечения мигрени
- Что ещё можно делать для улучшения состояния при мигрени?
- Профилактика приступов мигрени
Мигрень – это нейроваскулярный синдром, который сопровождается приступами сильной головной боли продолжительностью от 4 до 72 часов. При этом многие пациенты также страдают от тошноты, слабости, нарушений зрения, звуко- и светобоязни.
Согласно исследованиям, развитие мигрени, вероятно, связано с высокой возбудимостью клеток головного мозга. Из-за этого нервные окончания становятся более чувствительными к внутренним и внешним раздражителям. При контакте с ними развивается патологическая реакция, которая постепенно распространяется и на сосуды – в результате появляется головная боль и другие симптомы.
Снять приступ мигрени достаточно сложно. Для этого необходим комплексный подход: приём правильно подобранных препаратов, физиотерапевтические процедуры, отдых и устранение контакта с раздражителями. Эффективную терапию может подобрать только врач после проведения диагностики, оценки симптомов и анамнеза.

Причины мигрени
В развитии мигрени значительную роль играет генетическая предрасположенность. Более чем у 70% пациентов есть семейный анамнез. Кроме того, провоцировать заболевание могут физиологические процессы, психические расстройства и внешние раздражители.
У людей, склонных к мигрени, приступы могут развиваться вследствие:
-
переутомления;
-
бессонницы и других нарушений сна;
-
сильного стресса;
-
переохлаждения или перегрева;
-
голода;
-
употребления продуктов, богатых тиамином (сыр, орехи, копчёности, жирное мясо, шоколад, вино и т. п.);
-
длительного пребывания в шумных и/или ярко освещённых помещениях;
-
резких запахов;
-
изменений гормонального фона (например, у женщин в течение менструального цикла);
-
перелётов;
-
резких перепадов температуры;
-
перепадов атмосферного давления и т. п.
У каждого пациента могут быть свои триггеры, поэтому специалисты советуют записывать, что провоцирует приступы сильной головной боли. С учётом этого следует изменить образ жизни, чтобы триггеров было как можно меньше. Профилактика занимает ключевую роль в лечении мигрени.
Как проявляется мигрень?
Симптомы мигрени у пациентов могут существенно различаться, как и частота и продолжительность приступов. Наиболее характерный симптом – интенсивная пульсирующая головная боль с правой или левой стороны, которая усиливается при любых физических нагрузках и не проходит после приёма анальгетиков. В отдельных случаях боль охватывает все части головы.
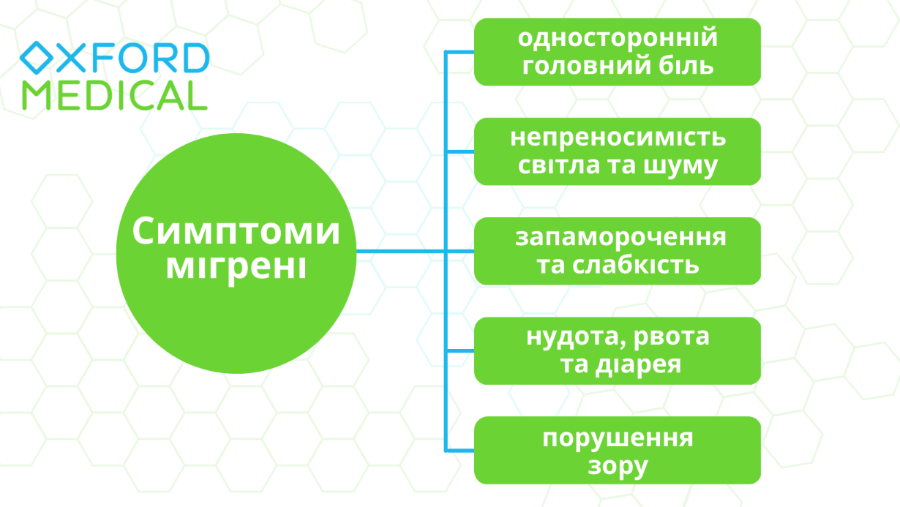
Кроме того, при мигрени часто развиваются и другие симптомы, такие как:
-
непереносимость громких звуков;
-
светобоязнь;
-
повышенная чувствительность к запахам;
-
тошнота, рвота, диарея;
-
головокружение;
-
слабость и сонливость;
-
раздражительность;
-
мерцание «мушек» перед глазами, двоение предметов;
-
снижение остроты зрения, преимущественно на одном глазу;
-
звон в ушах и т. п.
Приступы мигрени могут длиться от нескольких часов до 2–3 суток. Если симптомы выражены ярко, в это время пациент теряет работоспособность. Большинство больных соблюдают постельный режим и чувствуют себя немного лучше только в тихом и затемнённом помещении. Любые громкие звуки, яркий свет, ходьба, общение и другая активность могут провоцировать усиление головной боли.
Виды мигрени
В зависимости от наличия сопутствующих симптомов выделяют:
-
Простую мигрень – проявляется только сильной головной болью.
-
Мигрень с аурой – сопровождается комплексом других неврологических нарушений.
В свою очередь мигрень с аурой по преобладающим симптомам делят на:
-
ретинальную – вызывает изменения зрения, вплоть до временной слепоты одного глаза;
-
базилярную – проявляется головокружением, нарушением речи, звоном в ушах (симптоматика очень похожа на инсульт, поэтому для его исключения необходим осмотр врача);
-
гемиплегическую – сопровождается выраженной мышечной слабостью, иногда человек не может самостоятельно передвигаться;
-
абдоминальную – вызывает также боль в животе, тошноту и рвоту (иногда эти симптомы преобладают над головной болью), а также другие виды.
Такая классификация является относительной, поскольку у пациентов часто возникают симптомы, характерные для разных видов мигрени.
Также отдельно выделяют мигренозный статус, когда приступ длится более 72 часов или развивается несколько раз подряд, и хроническую мигрень – головную боль с аурой или без, присутствующую более 15 дней в месяц. Такие состояния опасны развитием осложнений: истощением организма, судорогами, отёком головного мозга, инсультом и инфарктом.
Фазы мигрени
Типичный приступ мигрени имеет 4 фазы, но во время первых двух симптомы могут быть малозначительными или вовсе отсутствовать.
Фазы мигрени:
-
Продромальная – длится от 2–4 часов до 2 дней перед появлением головной боли. Может вызывать мышечные спазмы, запор или диарею, повышенную чувствительность к звукам и запахам, раздражительность, депрессию или, напротив, чувство эйфории. Такие симптомы могут возникать даже у пациентов с мигренью без ауры.
-
Фаза ауры – наступает за 1–2 часа до головной боли. У многих пациентов появляются зрительные нарушения, например снижение чёткости зрения на одном или обоих глазах, двоение предметов, мерцание "мушек" и т. п., а также ощущение покалывания в теле, онемение пальцев, головокружение, слабость, нарушение координации и речи.
-
Болевая фаза – у взрослых может длиться от 4 до 72 часов, а у детей иногда проходит в течение часа. Характерный симптом – односторонняя пульсирующая головная боль, которая постепенно нарастает и усиливается при физической нагрузке или других раздражителях. У некоторых пациентов она распространяется на обе стороны головы и отдаёт в шею. Редко локализуется в затылке или верхней части головы. В этой фазе также могут беспокоить тошнота, рвота, повышенная чувствительность к запахам, звукам и свету, слабость и раздражительность.
-
Постдромальная – наступает после завершения приступа мигрени. Может длиться несколько дней и сопровождаться слабостью, лёгкой головной болью, периодической тошнотой, перепадами настроения и т. п. Симптомы могут отличаться после каждого приступа.
К какому врачу обращаться при мигрени?
При появлении частой головной боли или приступов мигрени следует обратиться к семейному врачу или терапевту. Специалисты этого профиля занимаются первичной диагностикой широкого спектра заболеваний. При подозрении на мигрень это важно, поскольку характерные для неё симптомы могут развиваться и при других заболеваниях, в частности кластерной головной боли, острой глаукоме, церебральном васкулите, болезни Моямоя, расслоении сонной или позвоночной артерии и т. п.
В сложных случаях для уточнения диагноза и лечения терапевт может направить пациента на приём к врачу-неврологу и рекомендовать консультации других специалистов.
Как диагностируют мигрень?

Для установления точного диагноза пациенту могут назначить:
-
магнитно-резонансную томографию (МРТ) – позволяет исключить новообразования и другие органические патологии головного мозга;
-
УЗ-допплерографию – обеспечивает визуализацию кровотока по сосудам головы и шеи;
-
электроэнцефалографию – показывает электрическую активность мозга.
При подозрении на ретинальную (глазную) мигрень также рекомендован осмотр офтальмолога.
Методы лечения мигрени
Для лечения мигрени нужна комплексная терапия. Помимо купирования приступов, большое значение имеет профилактика и коррекция образа жизни в период хорошего самочувствия. Каждому пациенту врач даёт индивидуальные рекомендации, соблюдение которых позволяет минимизировать частоту и интенсивность головной боли.
При развитии приступа терапию следует начинать как можно раньше – во время продромальной фазы или появления ауры. Прежде всего рекомендуют устранить контакт с раздражителями – шумом, светом, запахами и т. п., а затем принять препараты, назначенные специалистом.
Для облегчения головной боли и других симптомов применяют:
-
специальные противомигренозные препараты;
-
нестероидные противовоспалительные средства;
-
средства от тошноты;
-
седативные и другие препараты по показаниям.
Специалисты “Оксфорд Медикал” напоминают, что при мигрени неэффективны анальгетики, которые применяют при головной боли напряжения. Купировать приступ мигрени помогают только индивидуально подобранные рецептурные препараты.
В дополнение к медикаментозной терапии пациентам часто назначают массаж, акупунктуру, рефлексотерапию и гидротерапию. В домашних условиях альтернативой может стать мягкий массаж, выполненный кем-то из членов семьи, или даже самомассаж, а также тёплый душ или ванна. Некоторым пациентам уменьшить головную боль помогают прохладные компрессы.
При тяжёлых приступах мигрени с аурой, сопровождающихся тошнотой, зрительными и когнитивными нарушениями, важно следить, чтобы состояние не ухудшалось до критического. Для профилактики обезвоживания следует регулярно пить хотя бы по несколько глотков воды. Если она не усваивается, иногда назначают внутривенное введение физраствора.
При обмороке, а также появлении других тревожных симптомов следует вызвать врача или скорую помощь.
Что ещё можно делать для улучшения состояния при мигрени?
У многих пациентов интенсивность головной боли усиливается даже при незначительной физической нагрузке, громких звуках, ярком свете и контакте с индивидуальными триггерами – это могут быть специфические запахи, употребление определённых продуктов или даже стрессовые ситуации.
Для улучшения состояния во время приступа рекомендуют постельный режим и соблюдение полного покоя. Желательно уединиться в отдельной комнате, опустить шторы, закрыть двери и устранить другие раздражители, в том числе информационные – не стоит читать новости, смотреть телевизор и т. п., если это вызывает тревогу, раздражение и ухудшение самочувствия.
Профилактика приступов мигрени
В большинстве случаев приступы мигрени развиваются после появления триггеров. Чтобы определить их, пациентам рекомендуют вести дневник и записывать, когда возникает головная боль, что ей предшествует и что помогает улучшить состояние. Исключение контакта с этими раздражителями позволяет сократить частоту приступов и значительно улучшить качество жизни.
Также пациентам рекомендуют:
-
исключить или уменьшить употребление продуктов, содержащих амины – жирные сорта мяса, копчёности, сыры, бобовые, цитрусовые, орехи и т. п.;
-
отказаться от курения и употребления алкоголя;
-
контролировать уровень стресса – если психическое напряжение провоцирует приступы мигрени, рекомендуется пройти курс психотерапии;
-
избегать чрезмерных физических нагрузок;
-
не посещать шумные места с ярким или мерцающим светом (кинотеатры, концерты, ночные клубы);
-
достаточно отдыхать и спать не менее 8 часов в сутки;
-
регулярно и сбалансированно питаться.
Чтобы получить индивидуальные рекомендации по лечению мигрени, записывайтесь на приём к специалистам «Оксфорд Медикал».
Часто задаваемые вопросы:
Как погасить приступ мигрени?
Для лечения мигрени назначают противомигренозные препараты, нестероидные противовоспалительные средства, препараты от тошноты, седативные и другие по показаниям. Также рекомендуют применять массаж, акупунктуру, рефлексотерапию и гидротерапию. В домашних условиях можно сделать самомассаж, принять тёплый душ или ванну, выпить горячий чай, полежать в тёмном и тихом помещении.
Что нельзя делать при мигрени?
При мигрени нельзя находиться в шумном и/или ярко освещённом помещении; есть продукты с содержанием тирамина (шоколад, бананы, цитрусовые и т. п.); пить кофе и алкогольные напитки; выполнять тяжёлые физические нагрузки. Также не следует отказываться от приёмов пищи и достаточного употребления жидкости (вода, тёплый чай).
Можно ли вылечить мигрень раз и навсегда?
Мигрень нельзя вылечить раз и навсегда. Чтобы минимизировать частоту приступов, рекомендуют отслеживать индивидуальные триггеры (что провоцирует начало приступа) и минимизировать контакт с ними. Это могут быть продукты, яркий свет, громкая музыка и т. п. Также важно индивидуально подобрать эффективные препараты. Есть специальные препараты от мигрени, но их можно купить только по назначению врача.
Источники: