Содержание статьи:
- Какие симптомы требуют консультации дерматолога?
- Симптом 1: Родинка или пятно, которое меняется
- Симптом 2: Устойчивая кожная зудящая реакция без видимых причин
- Симптом 3: Сыпь, которая не проходит или распространяется
- Симптом 4: Кожные трещины, которые долго не заживают
- Симптом 5: Шелушение или выраженная сухость кожи
- Симптом 6: Появление болезненных, водянистых или гнойных высыпаний
- Симптом 7: Выпадение волос или появление залысин
- Симптом 8: Изменение цвета кожи или гиперпигментация
- Симптом 9: Ногти и кожа вокруг них меняют вид
- Симптом 10: Появление уплотнений или «шишек» под кожей
- Почему не стоит откладывать визит к дерматологу?
Когда на коже появляются необычные пятна, высыпания или длительный зуд, многие люди пытаются справиться самостоятельно: меняют уход, покупают «универсальную» мазь или ориентируются на советы из интернета. Однако кожа редко «ошибается» без причины. Она первой реагирует на инфекции, аллергические реакции, нарушения работы иммунной системы, гормональные колебания и проблемы обмена веществ. И то, что сначала выглядит как небольшой косметический дефект, иногда оказывается симптомом состояния, требующего профессиональной диагностики и лечения.
Важно понимать: разные кожные заболевания могут иметь схожие проявления. Например, одинаковые на первый взгляд покраснение или шелушение иногда связаны с контактным дерматитом, грибковой инфекцией или псориазом, а тактика лечения в каждом случае будет разной. Самолечение в таких ситуациях может «смазать» клиническую картину, вызвать осложнения или затянуть течение болезни.
В этой статье мы собрали 10 симптомов, с которыми не стоит медлить. Разберем, какие признаки могут быть опасными, почему они возникают и в каких случаях обращение к врачу должно быть как можно более быстрым.
Какие симптомы требуют консультации дерматолога?
Не все изменения кожи являются опасными, однако существуют признаки, которые требуют внимания врача. Речь идет о симптомах, которые не проходят самостоятельно, усиливаются или появляются без очевидной причины.
К настораживающим сигналам относятся:
- высыпания, пятна или образования, которые сохраняются несколько недель;
- изменения цвета, формы или размеров элементов на коже;
- распространение высыпаний на новые участки тела;
- появление боли, зуда, жжения или ощущения стянутости;
- отсутствие эффекта от самостоятельного ухода или лечения.
Особого внимания требуют ситуации, когда изменения кожи не связаны с новыми косметическими средствами, бытовой химией или пищевыми факторами. В таких случаях симптомы могут быть проявлением дерматологического или системного заболевания.
Далее рассмотрим 10 основных симптомов, при которых обращение к дерматологу необходимо, даже если общее самочувствие остается удовлетворительным.
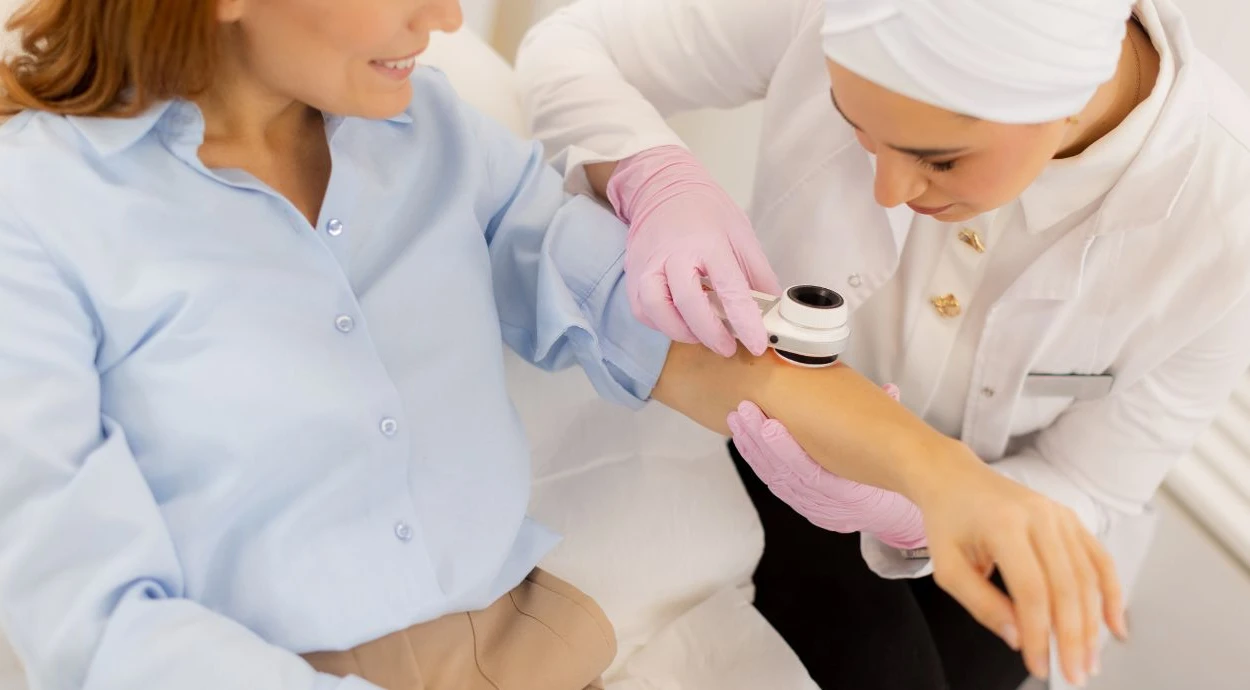
Симптом 1: Родинка или пятно, которое меняется
Пигментные образования на коже есть у большинства людей, и во многих случаях они не представляют угрозы. Однако любые изменения родинки или пятна требуют внимательного отношения, поскольку могут быть ранним признаком злокачественного процесса.
Особенно настораживают такие изменения:
- появление асимметрии или нарушение привычной формы;
- неровные, «размытые» или зубчатые края;
- изменение цвета или появление нескольких оттенков в одном образовании;
- увеличение размеров или уплотнение;
- кровоточивость, зуд или воспаление вокруг пятна.
Даже если родинка существует много лет и раньше не вызывала беспокойства, ее трансформация является поводом для консультации дерматолога. Во время осмотра врач может провести дерматоскопию, позволяющую подробно оценить структуру родинки, выявить опасные изменения на раннем этапе и определить дальнейшую тактику наблюдения или лечения.Своевременный осмотр и диагностика позволяют исключить опасные состояния или выявить их на раннем этапе, когда лечение наиболее эффективно.
Симптом 2: Устойчивая кожная зудящая реакция без видимых причин
Зуд кожи не всегда сопровождается сыпью или покраснением, однако его длительное сохранение является важным сигналом, который не стоит игнорировать. Если зуд сохраняется в течение нескольких недель, усиливается или мешает повседневной жизни, необходима консультация дерматолога.
Возможные причины стойкого зуда:
- контактный или атопический дерматит;
- псориаз на начальных стадиях;
- аллергические заболевания кожи без выраженной сыпи;
- сухость кожи с нарушением защитного барьера;
- системные нарушения, в частности эндокринные или обменные.
Особую настороженность вызывает зуд, который не уменьшается после использования увлажняющих средств или противозудных кремов. Самолечение в таких случаях часто лишь временно маскирует симптом и не влияет на его причину.
Осмотр дерматолога помогает определить, связан ли зуд с локальными кожными заболеваниями, или является проявлением более глубоких изменений в организме, требующих комплексного подхода к лечению.
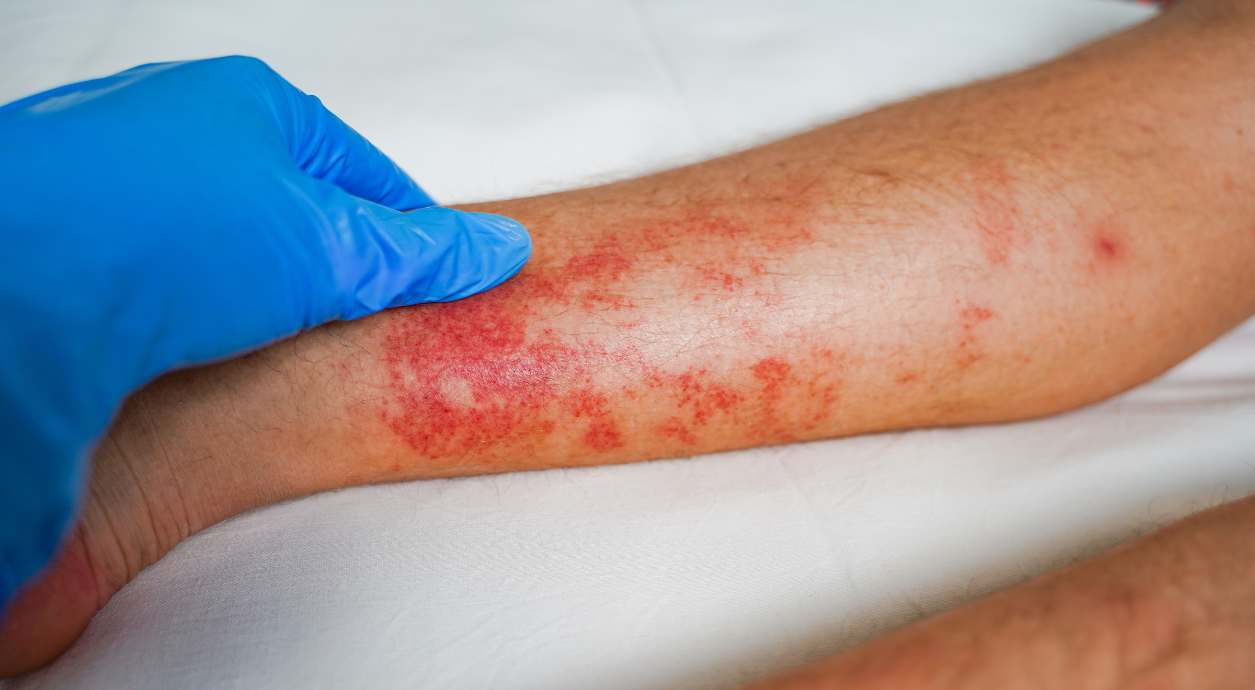
Симптом 3: Сыпь, которая не проходит или распространяется
Высыпания на коже могут появляться по разным причинам и не всегда требуют срочного вмешательства. Однако если сыпь не исчезает в течение нескольких дней, меняет характер или распространяется на новые участки тела, это является основанием для обращения к дерматологу.
Настораживающими признаками являются:
- сыпь на коже, которая сохраняется более 7–10 дней;
- появление новых элементов или слияние высыпаний в более крупные участки;
- отсутствие эффекта от противоаллергических средств;
- ухудшение общего состояния на фоне высыпаний.
Важно понимать, что разные виды сыпи на коже могут выглядеть похоже, но иметь совершенно разную природу — аллергическую, инфекционную, грибковую или аутоиммунную. Поэтому самостоятельное определение причины часто бывает неточным и может привести к неправильному лечению.
Симптом 4: Кожные трещины, которые долго не заживают
Трещины на коже часто воспринимают как следствие сухости или механического раздражения. Однако если они появляются регулярно, плохо заживают или сопровождаются болью и воспалением, это может свидетельствовать о дерматологической проблеме или системном нарушении.
Причины, которые стоит исключить:
- хронические дерматозы, в частности экзема;
- нарушения обмена веществ, в том числе сахарный диабет;
- инфекционные поражения кожи;
- длительное раздражение или контакт с агрессивными веществами.
Чаще всего трещины появляются на кистях, пятках, в области пальцев или в складках кожи. Из-за повреждения защитного барьера повышается риск присоединения бактериальной или грибковой инфекции, что осложняет течение кожных заболеваний.
Если трещины не заживают в течение длительного времени или рецидивируют, консультация дерматолога необходима для установления причины и подбора эффективного лечения.
Симптом 5: Шелушение или выраженная сухость кожи
.jpg)
Сухость и шелушение кожи не всегда связаны только с холодным временем года или сухим воздухом в помещении. Если эти проявления становятся постоянными, усиливаются или сопровождаются дискомфортом, стоит обратиться к дерматологу.
Причины, которые могут стоять за этими симптомами:
- нарушение защитного барьера кожи;
- себорейный дерматит;
- розацеа;
- псориаз на начальных или стертых стадиях;
- атопические и другие хронические кожные заболевания;
- внутренние нарушения, в частности гормональные или обменные.
Опасной является ситуация, когда сухость не проходит после изменения ухода или использования увлажняющих средств, а также когда шелушение появляется локально — на лице, волосистой части головы, локтях или коленях.
В таких случаях важно не маскировать симптомы косметическими средствами, а определить причину.
Симптом 6: Появление болезненных, водянистых или гнойных высыпаний
Высыпания, которые сопровождаются болью, наполнены жидкостью или имеют гнойное содержимое, требуют особого внимания. Такие проявления редко проходят самостоятельно и часто свидетельствуют об инфекционном или воспалительном процессе.
Наиболее распространенные причины:
- вирусные поражения, в частности герпетическая инфекция;
- бактериальные заболевания кожи, в частности импетиго;
- воспалительные формы акне;
- вторичное инфицирование на фоне хронических дерматозов;
- снижение местного или общего иммунитета.
Особенно опасны пузыри на коже, которые быстро увеличиваются, болят, вскрываются или сопровождаются повышением температуры тела. В таких случаях самолечение может привести к распространению инфекции и осложнениям.
Осмотр дерматолога нужен, чтобы установить природу высыпаний, оценить глубину поражения и своевременно начать лечение, не допуская прогрессирования процесса.
Симптом 7: Выпадение волос или появление залысин
.jpg)
Усиленное выпадение волос или появление участков с заметным поредением могут быть симптомом заболеваний кожи или общих нарушений в работе организма.
Возможные причины таких изменений:
- диффузное выпадение волос на фоне стресса или гормональных изменений;
- очаговая алопеция аутоиммунного происхождения;
- грибковые инфекции кожи головы;
- хронические воспалительные кожные заболевания;
- нарушение питания волосяных фолликулов.
Особого внимания требует появление четко очерченных залысин, ломкость волос, зуд или шелушение кожи головы. В таких случаях использование косметических средств не решает проблему, а может лишь скрыть ее проявления.
Консультация дерматолога нужна, чтобы определить причину выпадения волос, отличить временные состояния от хронических процессов и подобрать эффективную схему лечения.
Симптом 8: Изменение цвета кожи или гиперпигментация
Изменение оттенка кожи, появление темных или светлых пятен не всегда связано с загаром или возрастными изменениями. Если пигментация возникает внезапно, усиливается или имеет неравномерный характер, это требует оценки дерматолога.
Наиболее распространенные причины:
- поствоспалительные изменения после акне или высыпаний;
- гормональные нарушения, в частности во время беременности или эндокринных сбоев;
- мелазма;
- реакция кожи на медикаменты или косметические средства;
- хронические кожные заболевания.
Особенно опасными считаются пятна с нечеткими границами, которые меняют цвет или сочетаются с другими симптомами — сухостью, зудом или уплотнением кожи. В таких случаях важно не маскировать проблему средствами ухода, а установить ее причину.
Симптом 9: Ногти и кожа вокруг них меняют вид
Изменения ногтей часто остаются без внимания, хотя именно они могут быть ранним проявлением дерматологических или системных проблем. Ломкость, изменение цвета, утолщение ногтевой пластины или воспаление околоногтевых валиков не стоит расценивать только как косметический дефект.
Настораживающие признаки:
- изменение цвета ногтей, появление пятен или полос;
- утолщение, крошливость или расслоение ногтевой пластины;
- покраснение, трещины или шелушение кожи вокруг ногтей;
- боль или дискомфорт в области ногтей;
- отсутствие эффекта от косметического ухода.
Такие проявления могут быть связаны с грибковыми поражениями, экземой, псориазом или другими заболеваниями кожи. В некоторых случаях изменения ногтей сопровождают хронические дерматологические процессы и требуют длительного лечения.
Симптом 10: Появление уплотнений или «шишек» под кожей
Подкожные образования могут появляться незаметно и длительное время не вызывать дискомфорта. Однако любые уплотнения, которые растут, меняют форму или становятся болезненными, требуют обязательной оценки врача.
Признаки, на которые стоит обратить внимание:
- появление плотного образования под кожей;
- постепенное увеличение размеров;
- боль, покраснение или повышение температуры кожи над образованием;
- изменение консистенции со временем;
- появление нескольких уплотнений одновременно.
Такие изменения могут быть доброкачественными (липомы, атеромы, кисты), но иногда являются проявлением воспалительного процесса или онкопатологии. Самостоятельно определить характер образования невозможно, а промедление с диагностикой может осложнить дальнейшее лечение.
Почему не стоит откладывать визит к дерматологу?

Кожа является не только защитным барьером между организмом и внешней средой, но и своеобразным индикатором общего состояния здоровья. Она чувствительно реагирует на внутренние нарушения:
- гормональные сбои;
- иммунные реакции;
- инфекционные процессы;
- дефицит питательных веществ;
- хронический стресс.
Проблема заключается в том, что разные кожные заболевания могут иметь очень похожие внешние проявления. Одно и то же пятно или сыпь может быть симптомом контактного дерматита, грибковой инфекции, аутоиммунного процесса или аллергической реакции. Без профессиональной оценки сложно определить истинную причину изменений, а ошибочное лечение часто приводит к хронизации процесса или появлению осложнений.
Отдельную опасность представляет самолечение. Использование мазей «по совету знакомых» или рекомендаций из интернета может временно уменьшить симптомы, но не устранить основную причину. В некоторых случаях это приводит к смазыванию клинической картины, из-за чего врачу сложнее поставить точный диагноз. Кроме того, неконтролируемое применение гормональных или антибактериальных средств может ухудшить течение болезни и вызвать побочные реакции.
Важно помнить, что заболевания кожи нередко являются частью общего патологического процесса в организме. Своевременное обращение к дерматологу позволяет не только устранить внешние проявления, но и выявить первопричину изменений, предотвратить прогрессирование заболевания и подобрать безопасное и эффективное лечение.
Часто задаваемые вопросы
Если родинка немного изменилась, но не болит — это опасно?
Да, боль не является обязательным признаком опасных изменений. Поводом для настороженности должны стать изменение формы, цвета, размеров или краев родинки даже при отсутствии боли или дискомфорта. Такие трансформации могут свидетельствовать о патологическом процессе, поэтому консультация дерматолога необходима как можно раньше для исключения рисков.
Как понять, что сыпь — это не аллергия, а что-то более серьезное?
Если сыпь не исчезает после устранения возможного аллергена, распространяется, меняет внешний вид или сопровождается зудом, болью либо общим ухудшением самочувствия, это может быть неаллергическое заболевание. В таких случаях важно не экспериментировать с лечением, а обратиться к дерматологу.
Влияют ли гормоны на состояние кожи?
Гормональные изменения существенно влияют на состояние кожи. Они могут провоцировать высыпания, сухость, повышенную жирность, пигментацию или обострение хронических дерматозов. Такие изменения часто наблюдаются во время беременности, полового созревания или при эндокринных нарушениях и требуют комплексной оценки.
Что делать, если появилась сыпь после приема лекарств?
Сыпь после приема медикаментов может быть проявлением лекарственной реакции. Важно не продолжать самолечение и не маскировать симптомы мазями. Необходимо обратиться к врачу, который оценит характер высыпаний, определит связь с препаратом и при необходимости скорректирует лечение.
Могут ли грибковые заболевания выглядеть как другие кожные болезни?
Да, грибковые поражения часто маскируются под дерматит, псориаз или аллергические высыпания. Они могут сопровождаться шелушением, покраснением и зудом. Без лабораторной диагностики отличить их сложно, поэтому самолечение может привести к хроническому течению.
Как часто нужно проверять родинки у дерматолога?
При отсутствии жалоб профилактический осмотр родинок рекомендуется один раз в год. Если имеется большое количество пигментных образований, наследственная предрасположенность или замечены изменения, осмотры могут проводиться чаще. Регулярный контроль позволяет выявить опасные изменения на раннем этапе.
Может ли стресс вызвать проблемы с кожей?
Хронический или острый стресс влияет на иммунную и гормональную системы, что может провоцировать высыпания, зуд, обострение псориаза, экземы или акне. В таких случаях лечение должно быть комплексным и включать не только уход за кожей, но и коррекцию образа жизни.