Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
Содержание:
-
Анатомическая структура стопы
-
Виды вывихов стопы
-
Классификация вывихов стопы
-
Симптомы вывиха стопы
-
Причины вывихов стопы
-
Первая помощь при вывихе стопы
-
Диагностика вывихов стопы
-
Лечение вывихов стопы
-
Восстановление после вывиха стопы
-
Профилактика вывихов стопы
Вывих стопы – это смещение суставных поверхностей, расположенных в стопе костей. Это довольно редкая проблема, с которой сталкивается не более 2% населения. Так как основной причиной вывихов являются травмы, чаще всего они сопровождаются переломами костей и повреждениями связок и сухожилий. Однако нарушения в работе суставов могут произойти и вследствие подворота ноги, неудачного прыжка или ушиба.
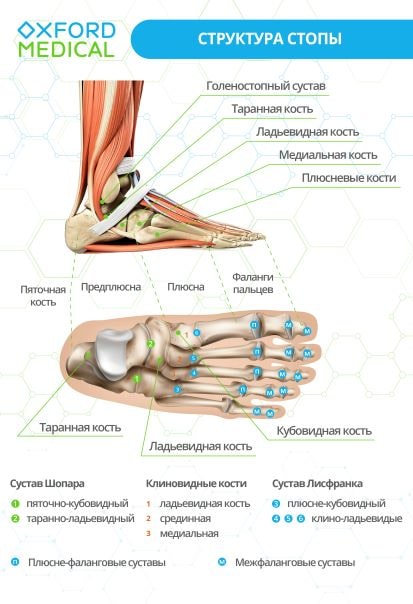
Анатомическая структура стопы
Стопа имеет очень сложную анатомическую структуру. Она состоит из 31 сустава, 26 костей, а также множества мышц, связок и сухожилий. Даже небольшая травма одного из компонентов вызывает сильную боль и мешает ходить.
Кости стопы разделяют на 3 отдела:
-
кости плюсны (всего 5);
-
предплюсны, к которым относят пяточную кость, таранную, кубовидную, ладьевидную и 3 клиновидные;
-
кости пальцев (первая фаланга, вторая и третья).
Все они соединены между собой суставами, самыми крупными из которых являются суставы Шопара и Лисфранка. Первый также называют суставом предплюсны. Он расположен между таранной и пяточной костями, а также кубовидной и ладьевидной. Сустав Лисфранка с одной стороны объединяет кубовидную кость с тремя клиновидными, а с другой – с пятью костями плюсны.
Виды вывихов стопы
 Вывих может возникнуть в любом отделе стопы, а также сразу в нескольких. В зависимости от расположения выделяют вывихи:
Вывих может возникнуть в любом отделе стопы, а также сразу в нескольких. В зависимости от расположения выделяют вывихи:
-
голеностопного сустава – соединяет большеберцовую, малоберцовую и таранные кости, отвечает за подвижность стопы;
-
таранной кости – чаще всего меняется положение пяточной, ладьевидной и кубовидной костей;
-
костей предплюсны в суставе Шопара – обычно происходит смещение ладьевидной кости;
-
костей плюсны в суставе Лисфранка – смещаются несколько или все плюсневые кости;
-
фаланг пальцев – смещение происходит в плюснефаланговом суставе или межфаланговых.
Классификация вывихов стопы
Вывих может быть:
-
полный – компоненты сустава смещаются так, что теряют соприкосновение с головкой кости;
-
неполный – происходит небольшой смещение одного или нескольких компонентов, при этом частично сохраняется контакт суставной поверхности с головкой кости.
Также в зависимости от типа травмы вывих может быть:
-
открытый – сопровождается повреждением кожи и мягких тканей;
-
закрытый – кожный покров не поврежден.
По времени, которое прошло с момента травмы, вывихи классифицируют как:
-
свежие – до 3 суток;
-
несвежие – от 3 дней до 21;
-
застарелые – более 3 недель.
Симптомы вывиха стопы
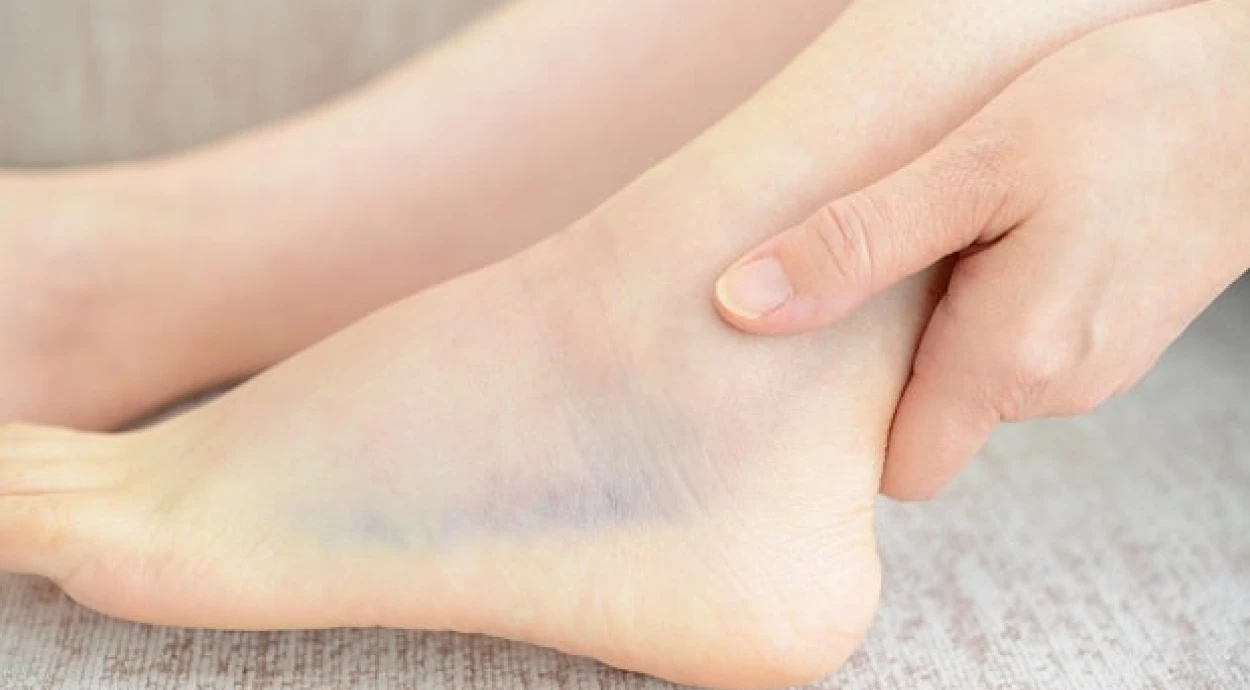
В большинстве случаев вывих суставов стопы происходит вследствие травмы и сопровождается резкой болью. Также можно услышать характерный щелчок, вызванный смещением кости. А иногда о проблеме говорит неестественное положение ноги.
Симптомами вывиха стопы могут быть:
-
резкая боль в момент травмы;
-
усиление боли при опоре на ногу;
-
деформация ступни;
-
потеря функциональности (сустав не сгибается);
-
отек ноги;
-
гематома;
-
синюшность кожи;
-
напряжение в ахилловом сухожилии.
Специалисты «Oxford Medical» предупреждают, что эти симптомы наиболее характерны для вывихов. Но они могут возникнуть и при трещинах, переломах кости или повреждении связок и сухожилий. Чтобы точно определить диагноз и подобрать оптимальное лечение, нужно обратиться к ортопеду-травматологу.
Причины вывихов стопы
Вывихи суставов стопы происходят очень редко. Основными причинами являются травмы, полученные во время аварий, падений или трудовой деятельности. В особой группе риска находятся спортсмены, которые занимаются прыжками или бегом, а также люди пожилого возраста и с заболеваниями опорно-двигательного аппарата.
Вывих стопы может возникнуть вследствие:
-
открытой или закрытой травмы;
-
падения на стопу тяжелого предмета;
-
сильного ушиба ноги;
-
падения или прыжка с большой высоты;
-
случайного подворота ноги.
Первая помощь при вывихе стопы
При подозрении на вывих суставов стопы пострадавшему рекомендуется:
-
лечь на ровную поверхность;
-
приподнять ногу чуть выше туловища, что-то под нее подложив;
-
при открытой ране – очистить ее, обработать антисептиком и наложить стерильную повязку;
-
при закрытой травме – приложить холодный компресс на 10 минут;
-
при первой возможности обратиться к ортопеду-травматологу.
По первым симптомам крайне сложно определить, произошел вывих, перелом или сильный ушиб и разрыв связок. Но даже если вывих очевиден, не стоит вправлять его самостоятельно. Если сделать что-то неправильно, можно усилить повреждения. Следует вызвать скорую помощь или на машине доставить пострадавшего в клинику. При этом он не должен идти самостоятельно и опираться на травмированную ногу.
Диагностика вывихов стопы
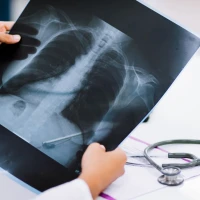
Во время приема ортопед-травматолог сначала осматривает поврежденную стопу и проводит пальпацию. По характерным признакам он может предположить тип травмы, но для подтверждения нужна визуальная диагностика. Как правило, проводят рентген. Он показывает расположение костей и суставов, позволяет увидеть вывихи, переломы и трещины.
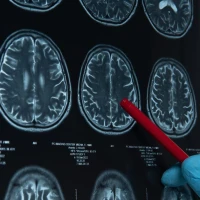
В осложненных случаях может потребоваться компьютерная или магниторезонансная томография. Эти исследования позволяют оценить состояние мягких тканей и диагностировать повреждения мышц, связок и сухожилий.
Лечение вывихов стопы
Лечение вывихов проводится в несколько этапов. Сначала врач должен вправить сустав и восстановить правильное расположение костей. Если травма закрытая, вправление проводят консервативным методом. При открытой ране, а также разрыве связок и сухожилий может потребоваться операция.
После вправления вывиха на ногу накладывают гипс или другую фиксирующую повязку, чтобы обеспечить иммобилизацию (неподвижность, необходимую для нормального заживления). В зависимости от вида травмы носить ее нужно от нескольких недель до нескольких месяцев.
Также в это время врач может назначить медикаментозную терапию. Применяют обезболивающие и противовоспалительные препараты.
Восстановление после вывиха стопы
Период реабилитации начинается после снятия повязки и также может длиться до нескольких месяцев. В это время назначают процедуры, которые помогают постепенно восстановить нормальную подвижность суставов и повысить тонус мышц, ослабленных длительной неподвижностью.
В это время проводят:
-
физиотерапевтические процедуры;
-
массаж;
-
лечебную физкультуру.
Пациенту нужно аккуратно разрабатывать ногу, регулярно увеличивая нагрузку. Но начинать нужно с очень простых упражнений под руководством опытного реабилитолога. Нужно выполнять все рекомендации врача и ни в коем случае не отказываться сразу от костылей или трости. Резкая нагрузка может спровоцировать осложнения или повторный вывих. Полностью опираться на ногу, как правило, разрешают только через 1-3 месяца после снятия фиксации.
Профилактика вывихов стопы
Для профилактики вывихов стопы рекомендуют:
-
укреплять мышцы голеней и стоп с помощью физкультуры;
-
делать массаж стоп и ходить босиком по земле;
-
сбалансировано питаться, не допуская дефицита кальция и других макро- и микроэлементов;
-
носить комфортную ортопедическую обувь;
-
соблюдать осторожность при занятиях спортом и передвижении по опасным поверхностям.
Источники: