Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
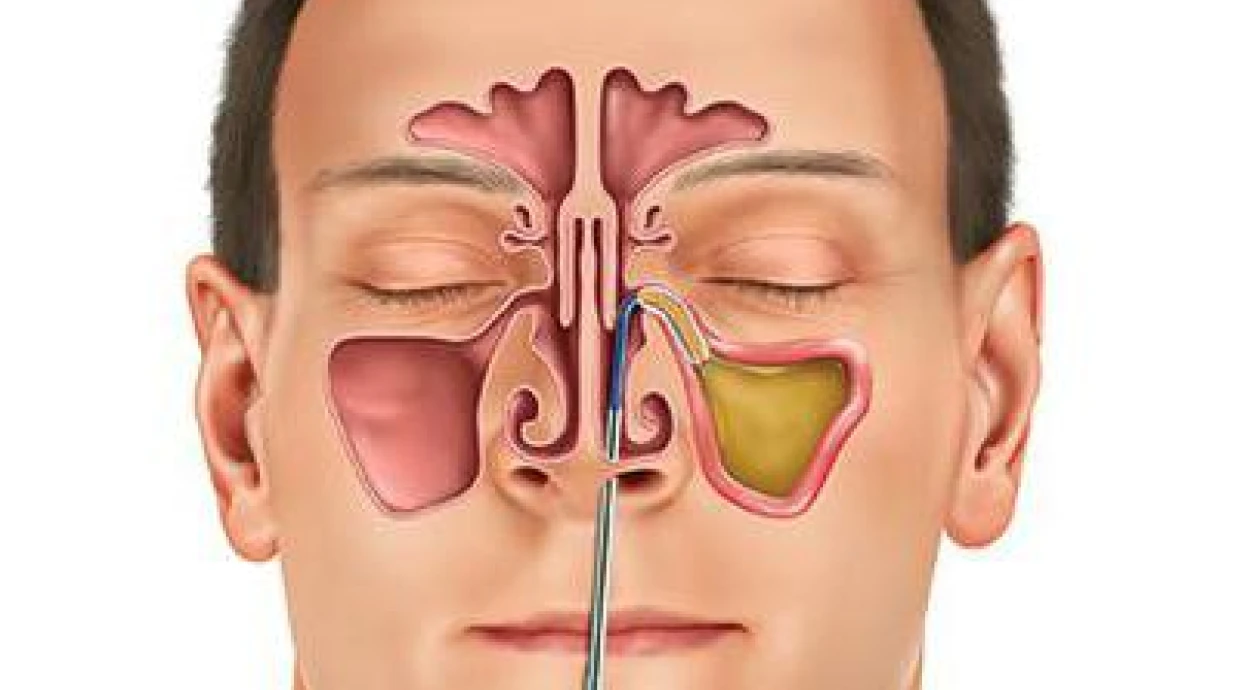
Гайморотомия – это хирургическое вмешательство по вскрытию гайморовой (верхнечелюстной) пазухи, необходимое пациентам с гайморитами и синуситами, которым нельзя помочь с помощью более щадящих медикаментозных или физиотерапевтических (промывание) методов. Во время операции хирург получает доступ к гайморовой пазухе, санирует её, освобождая от накопившейся слизи, патологического содержимого и посторонних предметов.
Показания к гайморотомии
Вскрытие гайморовой пазухи может быть показано пациентом со следующими диагнозами:
-
хронический гайморит, не поддающийся другим методам лечения;
-
полипозные образования на слизистых оболочках верхнечелюстной пазухи;
-
доброкачественные новообразования;
-
наличие кист в верхней челюсти;
-
травматическое повреждение стенок гайморовой пазухи.
Хронический гайморит может быть показанием к проведению операции, если его обострения регулярны (дважды-трижды в году). Также показанием к назначению вскрытия гайморовой пазухи могут быть осложнения гнойного гайморита, которые могут быть внутричерепными, орбитальными или даже способны спровоцировать сепсис.
Отдельным показанием к проведению гайморотомии является удаление из неё инородных тел, которые могут попасть туда, к примеру, во время стоматологических манипуляций. Это могут быть обломки корня зуба, зубные импланты, сгустки крови, частички пломбировочного материала или материала для синус-лифтинга. Гайморит, спровоцированный таким образом называется одонтогенным.
Если у пациента подозревается наличие злокачественного новообразования при проведении гайморотомии делается биопсия – отбор тканей для лабораторного гистологического исследования на предмет злокачественных клеток.
При вышеперечисленных показаниях, отказ от гайморотомии может спровоцировать развитие менингита, энцефалита и сепсиса.
Противопоказанием к проведению запланированной гайморотомии могут быть:
-
беременность;
-
острое или хроническое в стадии обострения инфекционное заболевание;
-
декомпенсированная анемия;
-
нарушения системы свертывания крови;
-
хронические патологии внутренних органов или обмена веществ в стадии декомпенсации.
В таких случаях сначала необходимо дождаться устранения противопоказания (разрешения беременности, преодоления инфекции и пр.), лишь после того проводить гайморотомию.
Виды гайморотомии
Вскрытие верхнечелюстной пазухи может производиться несколькими методами: микрохирургическим, эндоназальным или же радикальным. В ходе операции доступ к пазухе может быть получен через средний или нижний носовые ходы, переднюю стенку пазухи, бугор верхней челюсти или альвеолу зуба. Какой именно доступ выбрать, решает лечащий врач с учетом состояния здоровья пациента, его индивидуальных анатомических особенностей и клинической картины заболевания.
Радикальная гайморотомия по Колдуэлл-Люку проводится следующим образом: в ротовой полости под верхней губой хирург делает надрез мягких тканей и отверстие в стенке пазухи, через которое вводятся инструменты. Через это отверстие полость пазухи очищается от полипов, кист, накопившего содержимого и посторонних предметов. После этого пазуха промывается, выводится дренаж в носовой ход, а разрез в слизистых оболочках ушивается.
Микрохирургическая гайморотомия подразумевает, что через ротовую полость (над четвертым-пятым зубом со стороны щеки) в передней стенке верхнечелюстной пазухи делается небольшое (всего несколько миллиметров) отверстие. Через это отверстие врач вводит микроскоп и необходимые для манипуляций инструменты, удаляет гной, слизь и прочий накопившийся материал. Через это же отверстие полость промывается антисептиками и лекарственными растворами.
Эндоназальный доступ предусматривает, что врач расширяет естественное соустье, соединяющее гайморову пазуху с носовым ходом. Возможен вариант, при котором, вместо расширения существующего, формируется искусственно соустье на уровне среднего или нижнего носового хода. Проводится всё то де извлечение патологического содержимого и промывание пазухи.
Эндоназальные подходы пользуются все больше популярностью в силу следующих причин:
-
минимальный травматизм – хирурги стараются расширять существующие соустья пазух;
-
отсутствие синяков и отеков после операции;
-
удобство для хирурга – он получает полноценный и детальный осмотр пазухи под разными углами;
-
малый процент осложнений и рецидивов гайморита после оперативного вмешательства;
-
быстрая реабилитация пациента – краткий послеоперационный период.
Кроме того, для эндоназальной гайморотомии нехарактерны редки, но все же присутствующие осложнения радикальной гайморотомии: повреждение тройничного нерва, образование свища и обильное кровотечение.
Также возможен трансальвеолярный доступ (по Заславскому-Нейману), когда на месте вырванного зуба верхней челюсти открывается доступ в пазуху. Метод применяется реже из-за того, что ограничивает возможности врача в плане обзора пазухи и проведения необходимых манипуляций. Чаще всегоприменяется для устранения осколка зуба, оставшегося после удаления.
Подготовка к гайморотомии
Прием пациентов с отоларингологической патологией начинается с консультации ЛОРа. Если установлена необходимость проведения гайморотомии, пациенту назначается пакет предоперационных обследований, чтобы исключить возможные противопоказания к оперативному вмешательству. Сдаются образцы мочи для общего анализа, крови для анализа на Вич, гепатиты, сифилис, свертываемость и для общего анализа крови.
Пациент может быть отправлен на консультацию к смежным специалистам: стоматологу и анестезиологу. Проводятся аппаратные обследования – рентгенография органов грудной клетки и электрокардиограмма. Также необходимо заключение терапевта.
Все эти обследования необходимы лишь для того, чтобы убедиться в том, что предстоящая операция пройдет успешно, результаты её будут положительными, а восстановление пациента пройдет без осложнений.
Проведение гайморотомии
Длительность операции зависит от выбранного типа доступа, но в целом занимает около 30-60 минут. Пациент может находится, как под местным обезболиванием, так и под общим наркозом. Всё зависит от показаний и психоэмоциональной реакции пациента – многие тяжело переносят манипуляции в области лица.
В ходе операции путем выбранного доступа врач проникает в верхнечелюстную пазуху, производит её очистку и промывание. После этого, при необходимости (к примеру, в случае кровотечения из пазухи), в пазуху помещается тампон, который выводится в носовой ход и через него же извлекается после операции. Рана, через которую осуществлялся доступ к пазухе, ушивается.
Реабилитация после операции
После проведения вскрытия верхнечелюстной пазухи, в ней, на срок от восьми часов до двух суток может находится тампон или дренаж, которые затем, после предварительного обезболивания, извлекается через носовой ход. В срок до недели может наблюдаться отечность в области скул и верхней губы, со стороны проведенного вмешательства.
Пациенты могут жаловаться на ощущение болезненности и тяжести в прооперированной пазухе, возможно нарушение чувствительности крыльев носа и кожи в области верхней губы. Возможно временное онемение зубов со стороны оперируемой пазухи. Нарушение предписаний врача в послеоперационном периоде чревато носовым кровотечением, головной и зубной болью, обильным выделением слизи и тошнотой.
По части последствий, проведение гайморотомии эндоназальным способом предпочтительнее, так как реабилитация после неё проходит быстрее, проще и, зачастую, требует лишь приема обезболивающих препаратов.
Важно, чтобы пациенты в послеоперационном периоде поддерживали надлежащий уровень гигиены ротовой полости: чистили зубы, полоскали горло антисептиком и тщательно выполняли все предписания лечащего врача. Столь тщательный уход за ротовой полостью необходим потому, что возбудители инфекции из рта могут проникнуть в носовые ходы и только прооперированную пазуху, спровоцировав рецидив заболевания.
В первые часы и дни после гайморотомии, как и любого другого оперативного вмешательства, важно соблюдать постельный режим, не подвергаться физическим нагрузкам. Кроме того, запрещено сильно сморкаться и заниматься плаванием. Для снятия отека могут быть назначены промывания отварами лекарственных трав, солевыми растворами или медикаментами.
Преимущества операции в клинике Оксфорд Медикал
Отоларингологические операции проводятся на базе частного хирургического стационара клиники «Оксфорд Медикал Киев» по улице Березняковская, 30Б. Современный операционный блок включает две новых операционных с современным оборудованием.
В случае необходимости госпитализации, пациенты пребывают в комфортабельных одно- и двуместных палатах с отдельными санузлами, функциональными кроватями и доступом к интернету через wi-fi клиники.
Источники: