Информация в статье предоставлена для ознакомления и не является руководством к самостоятельной диагностике и лечению. При появлении симптомов заболевания следует обратиться к врачу.
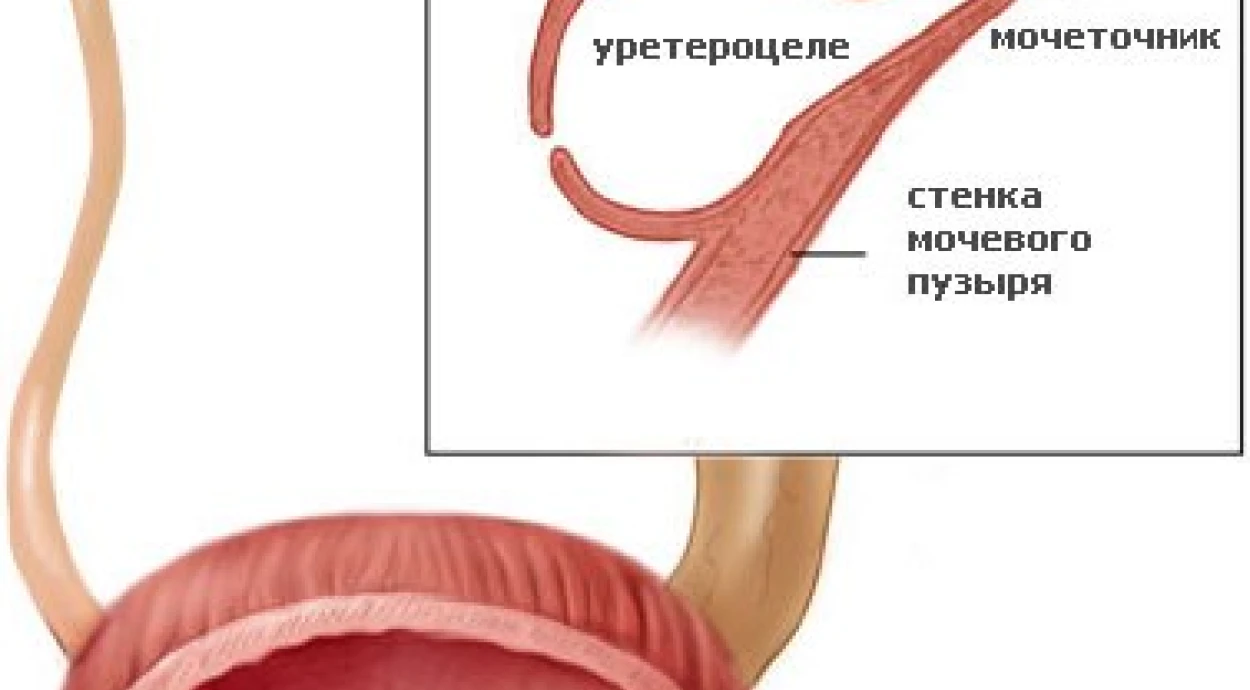
Уретероцеле – заболевание, заключающееся в выпячивании части мочеточника в мочевой пузырь и сужении его устья, из-за чего у пациента нарушается отток мочи. Выпячиваться в пузырь могут все слои стенки мочеточника или только его слизистая оболочка. Заболеванию подвержены как взрослые, так и дети.
Мочеточники являются парными полыми органами, проводящими мочу от почек в мочевой пузырь для накопления и дальнейшего выведения из организма. Соответственно, уретероцеле может развиться на обоих из них, но чаще поражение затрагивает правый мочеточник.
Уретероцеле может быть различных размеров. Самые маленькие – всего несколько миллиметров в диаметре, самые большие способны заполнить большую часть мочевого пузыря и даже выпадать в уретру. У женщин из-за более короткого мочеиспускательного канала возможно даже выпадение уретероцеле наружу.
Причины уретероцеле
Выделяют врожденные и приобретенные причины уретероцеле. Врожденной патологией являются аномалии в дистальном отделе мочеточника в виде удлинения интрамурального сегмента и сужения в области устья. Появлению приобретенного уретероцеле способствуют конкременты («камни») – образования, проходящие по мочеточнику с мочой и закупоривающие его. Наиболее распространена закупорка камнем устья мочеточника, как наиболее узкой части мочеточника.
Под давлением мочи стенки мочеточника растягиваются и формируется уретероцеле. После сброса мочи из выпячивания через устье, размеры уретероцеле уменьшается до следующего наполнения его мочой.
Симптомы уретероцеле
Проявления болезни зависят от степени тяжести заболевания:
- на первой стадии отмечается незначительное растяжение части мочеточника, находящейся внутри мочевого пузыря, но при это не отмечается нарушений в работе почек;
- на второй стадии мочеточник расширяется, в нем начинает скапливаться избыточная моча, развивается уретерогидронефроз;
- на третьей стадии отмечается существенная дисфункция почек и мочевого пузыря.
Уретероцеле может длительное время развиваться без особо заметных симптомов, разве что у пациента будут учащенные позывы к мочеиспусканию. Бессимптомное течение болезни возможно аж до развития пиелонефрита (воспаления почки) из-за нарушения оттока мочи. В целом пациенты могут жаловаться на:
- выраженные боли в области поясницы (чаще односторонние, но могут быть и двухсторонние);
- боль и тяжесть в нижней части живота;
- болезненность при пальпации надлобковой области;
- трудности при опорожнении мочевого пузыря:
- учащенные позывы, вплоть до недержания мочи;
- потемнение и помутнение мочи;
- появление примеси крови в моче;
- повышенная температура тела.
В целом у пациентов с уретероцеле более высокая частота воспалительных заболеваний органов мочеполовой системы, из-за постоянно присутствующего застоя мочи и воспаления.
Диагностика уретероцеле
Уретероцеле небольших размеров может оказаться случайной диагностической находкой во время проведения УЗИ мочевого пузыря. Уретероцеле часто обнаруживается в процессе обследования пациентов с рецидивирующими инфекционными поражениями мочеполовых путей.
Диагностика уретероцеле может включать:
- осмотр;
- пальпацию;
- анализы мочи и крови;
- УЗИ почек и мочевого пузыря;
- экскреторную урографию;
- нефросцинтиграфию;
- урофлоуметрию;
- цистоскопию.
Во время осмотра и консультации уролог анализирует жалобы пациента, получает информацию о беспокоящих его симптомах, формирует историю болезни. Во время осмотра проводит пальпацию – почка, увеличенная в следствие выраженного гидронефроза, прощупывается. Пальпация в области мочевого пузыря (над лобком) для пациентов с уретероцеле зачастую болезненна.
В анализе крови присутствуют явные признаки воспаления: лейкоциты, высокая СОЭ. В анализе мочи могут быть красные и белые кровяные тельца, белок, примеси гноя и бактерии. На УЗИ почек четко визуализируются признаки гидронефроза. УЗИ мочевого пузыря, при наличии уретероцеле, фиксирует его как округлое тонкостенное выпячивание, заполненное жидкостью.
Экскреторная урография (рентген области таза с предварительным введением в вену контрастного вещества) проводится для оценки состояния мочевых путей и локализации места патологии. Также полезна для определения степени расширения чашечек и лоханки почке, и мочеточника. Нефросцинтиграфия позволяет оценить скорость потока мочи.
Наиболее сложным, но очень информативным диагностическим методом является цистоскопия, при которой через уретру в мочевой пузырь пациента вводится цистоскоп – инструмент, являющий собой гибкую тонкую трубку с камерой и источником освещения на конце. Через оптику прибора врача может непосредственно оценить состояние слизистой мочевого пузыря, локализацию образования и его размеры.
Почему важно лечить уретероцеле?
Прежде всего, из-за уретероцеле развивается гидронефроз – заболевание, при котором из-за проблем с оттоком мочи, расширяются чашечки и лоханка почки, в этих расширениях собирается большое количество мочи.
Гидронефроз влечет развитие пиелонефрита – воспаления почки из-за скапливающейся в ней мочи, которая является питательной средой для патогенных микроорганизмов. Еще одним последствием гидронефроза может быть почечнокаменная болезнь: соли из мочи, в результате застоя, выпадают в осадок и образовывают конкременты («камни»).
Кроме того, возможно развитие почечной артериальной гипертензии – повышенного кровяного давления в почке, не устраняющегося лекарствами с гипотензивным эффектом. Еще одни последствием уретероцеле может быть атрофия почки, при которой нефроны замещаются соединительной тканью, не способной к фильтрации крови и образованию мочи.
Итогом процесса является хроническая почечная недостаточность, являющаяся угрозой для здоровья всего организма и жизни человека.
Лечение уретероцеле в Оксфорд Медикал
Не существует медикаментозных методов лечения уретероцеле с доказанной эффективностью – при данной патологии показана только хирургическая операция.
Операция может выполнятся трансуретральным доступом – это эндоскопическое вмешательство, при котором доступ к зоне операции врач получает без разрезов и проколов. Через мочеиспускательный канал врач проводит эндоскоп в мочевой пузырь и с его помощью осуществляет удаление уретероцеле.
Также операция по удалению может проводится лапароскопическим и открытым доступом. Особенно актуально это для запущенных случаев уретероцеле, когда, помимо удаления самого выпячивания нужно удалять атрофированную почку или удвоенный мочеточник.
После проведения операции, первые час пациенты проводят в реанимационном блоке, где их жизненные показатели отслеживаются в режиме нон-стоп, а при необходимости – поддерживаются. Дальнейшее пребывание проходит в комфортабельных палатах стационара, рассчитанных на пребывание одного или двух пациентов.
Эффективность проводимого лечения зависит от стадии, на которой пациент обратился к специалистам. Если на ранних этапах развития патологии достаточно удалить уретероцеле для возвращения всех функций мочевыделительной системы, то на поздних этапах болезни удаление уретероцеле не поможет справиться с уже развившейся хронической почечной недостаточности. Также, как и нельзя будет вернуть удаленную атрофированную почку. Потому еще раз акцентируем внимание на важности своевременного обращения к врачу.
Профилактика уретероцеле
Вторичное уретероцеле можно предупредить, если придерживаться правильного питания, которое помогает снизить вероятность развития камней в мочевыводящих путях. Кроме того, нужно своевременно диагностировать и лечить инфекционные заболевания – не игнорировать их симптомы и своевременно обращаться к урологу.
Врожденное уретероцеле нельзя предупредить из-за отсутствия у современной науки понимания всех механизмов и факторов развития врожденных патологий. Чтобы снизить риск развития уретероцеле у ребенка, будущей матери нужно планировать беременность и защищать свой организм от возможных факторов неблагоприятного воздействия.